病院経験がない薬剤師で、持参薬鑑別はよく分からない。
そもそも医療系ではない方は、「持参薬鑑別ってなに?」と思われている方もいらっしゃるかもしれません。
持参薬鑑別は、病院薬剤師の業務の中で、とても重要な仕事です。
医師から最も頼りにされている分野かもしれません。なぜなら医師が処方する時にここで間違えることが多いからです。
医師も間違えてしまうほど、持参薬鑑別は意外と難しく奥が深い業務です。
病院薬剤師歴10年以上のくすりすこが、持参薬鑑別のポイントを解説します。
この記事では、新人病院薬剤師が持参薬鑑別で間違えないためのポイントを学ぶことができます。
アフィリエイト広告を利用しています
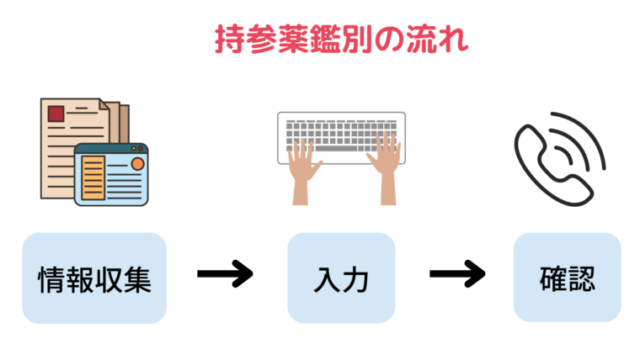
- 情報収集:お薬手帳・お薬説明書・診療情報提供書
- 情報収集:持参薬の確保
- 情報収集:初回面談(本人・家族・施設)
- 情報収集:かかりつけ薬局・病院に問い合わせ
- 入力:用法・用量・規格・日数・重複チェック
- 入力:注意点記載:規格・曜日指定・月1製剤などのコメント
- 入力:採用の有無・代替薬提案
- 入力:声出し・指差し確認
- 確認:鑑別書の声出し・指さし確認
- 確認:疑義照会・持参薬使用有無
- リスクマネジメント:情報源を保管
持参薬鑑別とは
病院薬剤師の仕事で『持参薬鑑別』という業務があります。
患者が現在飲んでいる薬が何の薬かを調べ、医師に報告する仕事です。
同じ薬を院内で採用していない場合、代替薬を提案します。
持参薬鑑別は簡単そうに見えて、意外と難しく、ベテランでも間違えることがあります。新人だと下手すると1時間以上かかっていまいます。
ただ医師は薬剤師の持参薬鑑別が終わるのを待っているので、なるべく早く仕上げる必要もあります。スピードと正確性が求められます。
薬剤師が持参薬鑑別を間違えてしまうと一発で、アクシデントに繋がってしまいますので、注意深くする必要があります。
持参薬鑑別をする時は、絶対に間違えられないことを肝に銘じてしなければいけません。
情報収集:
①お薬手帳・お薬説明書・診療情報提供書

お薬手帳やお薬説明書を入院時に持参するよう、入院支援センターや外来看護師が患者に伝えています。患者様が入院されたらお薬手帳とお薬説明書を預かり、内容を確認します。
かかりつけの病院やクリニックから、診療情報提供書を持って来ているので、こちらも必ず目を通すようにしましょう。診療情報提供書は手書きの場合もあるため、間違っている場合も多く、注意が必要です。
診療情報提供書には、抗がん剤を服用中の患者の場合、何のレジメンで、何コース目で休薬期間はいつからといった情報が記載されていることがあります。他にも抗生剤を継続して投与するようにといったコメントの記載もあります。
お薬手帳は半年以上は必ずさかのぼって確認しましょう。眼科や皮膚科は毎月ではなく、3ヶ月もしくは半年分もらっている患者もいます。この時日付に注意しましょう。
最新の内容でない可能性もありますので、日付は必ず確認します。
②持参薬の確保
お薬手帳やお薬説明書があれば情報としては十分ですが、もし服用中の薬を持参されているのであれば、薬の内容にも目を通します。
実際に飲んでいる薬を見て気づくことも多いので、薬を持ってきていれば必ず薬自体も見ておくようにしましょう。粉砕されている・一包化されている・残薬が大量にあり服薬コンプライアンスが不良、などに気付くこともあります。
病院によっては持参薬を使う病院もあると思いますので、数量を間違えないよう注意しましょう。また薬によって切れ日が違うと看護師も混乱しますので、切れ日が一番短い日数に合わせるのが無難ですね。こちらも病院の方針もあると思いますので、ルールがあればそちらに従いましょう。
③初回面談(本人・家族・施設)

本人や家族に現在服用中の薬の内容を確認します。施設に入所中の場合は施設スタッフに確認します。中止している薬がないか用法用量通りに服用できているか確認します。
手術や処置前で抗血栓薬を中止している場合や造影剤の検査でメトホルミンを中止している場合など様々なパターンがありますので、必ず確認しましょう!
また多数の病院から薬をもらっている場合があるので、どこの病院から薬をもらっているのかも本人や家族に確認しましょう。
④かかりつけ薬局・病院に問い合わせ
本人がお薬手帳を忘れていたり、薬の内容がどうしても分からない場合は、
かかりつけ薬局もしくは病院に問い合わせをします。
大学病院や中小病院であれば薬剤部に確認します。
院外処方箋であれば、かかりつけ薬局に確認しています。すぐ対応してくれる場合が多いです。
入力:

①用法・用量・規格・日数・重複をチェック
持参薬鑑別の作業は、ほとんどの病院で持参薬のシステムを使っています。
どんとこい持参薬・インフォコム・薬鑑・infocomといったシステムを使っています。
先ほど情報収集したお薬手帳などの内容をもとに、システムに入力していきます。
処方内容に問題ないか用法用量を確認します。薬も多規格存在することもも多いので、規格を間違えていないか確認します。残数調整をしていて日数が減っていることもあるので、日数にも注意しましょう!
多数処方元があると重複して服用している場合もあるので、確認するようにしましょう。
②声出し・指差し確認
先ほどの用法用量や規格・日数などは声出し・指さし確認しながら、入力しましょう。
声出し・指さし確認をするだけでヒューマンエラーは減るという調査データがありますので、新人さんは特にしてほしいですね。(出典:亀田メディカルセンター)
③注意点記載:規格・曜日指定・コメントなど
入院時の薬の規格と、院内採用の規格が違う場合はコメント欄に記載しています。
ビスホスホネート製剤のように週に1回、月に1回といった薬は何曜日に服用しているか、前回いつ服用したか、次回予定日をコメントに記載しています。
その他にも注意事項があればコメント欄に記載します。
確認
提案:代替薬の提案、持参薬使用の有無
現在服用中の薬で院内に採用がない場合は、院内にある代替薬を提案します。
薬の全般的な知識や院内採用薬に詳しくないといけませんので、院内にどんな薬があるのか大体は把握しておくようにしましょう。
ほぼどの規模の病院でも採用薬の一覧やDI集は作成しているので、入職時に確認するようにしましょう。
またその時に薬の供給状況を把握しておかなければなりません。最近は薬不足で多数あるので、注意しましょう!
他にも代替薬を提案する際は、経管投与している場合は粉砕不可の薬を提案しないよう注意が必要です。
DPC病棟での持参薬の使用は原則禁止になりましたが、院内に採用がなく短期間であれば使用可能です。持参薬の使用をする場合は主治医に確認します。
持参薬の使用についての詳細はこちらのサイトをご確認ください。
確認:処方内容を医師に確認し、疑義照会する

持参薬鑑別作業とは別にはなりますが、病棟で担当薬剤師が作業しているので、医師も近くで仕事をしています。担当薬剤師が、その場で医師に処方内容について確認することが多いです。
調剤室担当の薬剤師も、病棟担当の薬剤師がすでに処方内容について事前に確認してもらえていると、非常に助かります。
病棟にいる間に、すでに主治医が処方していれば、その場で処方内容の確認や疑義照会しておきましょう。
リスクマネジメント
情報元のコピーを保管しておく
お薬手帳やお薬説明書、診療情報提供書はコピーし、持参薬鑑別書と一緒に保管しておくようにしましょう。病院によって義務化している施設もありますが、自分の身を守るためにもしておくと良いでしょう。
個人情報になるので、取り扱いには注意しましょう。
ミスしない仕組み化
持参薬鑑別の入力はベテランでも間違えることがあり、特に入院患者が多い場合や忙しい時に気をつけなければいけません。
落ち着いて作業できる環境で集中して取り組みましょう。
また病院によってはダブルチェックをして、間違いが起きないような仕組み化をしているとこともあります。
注意点:
各々の病院で、持参薬鑑別の手順やルールが必ず決められています。
病院のルールを守りつつ、間違えない自分ルールを作るようにして行きましょう。
まとめ:
持参薬鑑別は簡単と思われるかもしれませんが、意外と気を付けることも多く、奥が深い業務です。
マイナンバーカードが医療証となったので、今後薬剤師が薬歴内容を開示できる時代もくるかも知れません。
ただお薬手帳や家族からの情報を総合的に処理できるのは、やはり薬剤師です。薬剤師の腕の見せ所ではないでしょうか。
私自身、10年以上病院で働いていても、そういうパターンもあるのか新たに気付かされることがあります。今でも難しいなあと感じています。
現在患者が使用している薬を正しく把握して、正確に医師に伝えることのできる病院薬剤師になっていきましょう!